自由水クリアランスについては何度か紹介されている(こことここ)が、基本の考えは「腎臓は血液より濃縮した尿をだすとき自由水をため、希釈した尿をだすとき自由水を捨てている」ということだ。自由水クリアランスというのはどれだけ捨てているかという値だから、捨てている時にプラス、ためているときにマイナスになる(図はJASN 2008 19 1076より改変)。
自由水クリアランスは尿と血液の濃度をくらべているので血液の値(浸透圧であれ電解質であれ)がないと測れない、はずである。それを尿の値だけで計算する考え方が、JCI5月号の論文(JCI 2017 127 1932)で用いられているようだ。
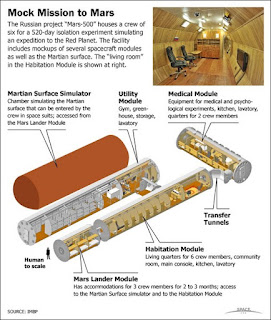
この論文は3月にオンラインででたから、4月には日本腎臓学会のメーリングリストKidney Shareでも杉本俊郎先生が取り上げておられた。ニューズレターASN In The Loopにも、こないだでた。なおこの論文は、個人的には、火星への有人探査に備え健常男性を何百日も宇宙ステーションのような部屋(図)に隔離し生活させるデータを解析していることが興味深い。重力は、ある。
実験結果でもっとも大事なもののひとつが、食塩6g/dの食事をしていた人が12g/dの食事にふやすと自由水クリアランスが減る、というものだ。しかし血中浸透圧への言及はひとつもない。どうやって計算したか?しらべると、Supplementに解説があった。
ひとことで言うと、二つの状態の尿浸透圧を比較して、前より尿が希釈されていれば自由水クリアランスがプラス、濃縮されていればマイナスということだ。
図左端のように溶質を1Lの尿に5粒の溶質を捨てていた人が、溶質をたくさん摂って8粒すてるのに、2Lの尿をつくったとする(その隣)。このとき尿浸透圧は、5粒/Lから8÷2Lで4粒/Lに希釈されている。ということは、5粒/Lの尿をだしていたときにくらべ自由水を捨てている。尿浸透圧が5粒/Lのままなら、8粒の溶質を捨てるのに8÷5で1.6Lしか尿はいらないはず。だから、2-1.6の0.4Lが自由水として捨てられた、つまり自由水クリアランスが0.4Lというわけだ。それを式にするとこうなる。
食塩6g/dのときと12g/dのとき、尿量と尿中溶質量(Na、Kだけでなく尿素もつかうモデル)、そこから計算される尿浸透圧は以下のようであった。溶質は682mmolから872mmolに、食塩6g(NaとClで205mEq)に相当するだけ増えた。しかし尿量は1783mlから1814mlにしかふえておらず、浸透圧が431mmol/lから508mmol/lにまで高くなった。
6g食のときと同じ尿浸透圧で12g食の溶質を捨てるには、872÷431で2.02Lの尿が必要。なのに1.81Lの尿しかつくらなかったということは、2.02-1.81で0.21L自由水をためこんだ、つまり自由水クリアランスがマイナスになる。
…ほんとう、だろうか?
参考文献に2005年版のOxford Textbook of Clinical Nephrologyが載せてあるが、2016年版のwater homeostasisの章には記載が見られない。自由水排泄をきめるのは溶質量とADHで、溶質量の変化よりADHの変化がより大きく働く(図右、バートン・ローズ先生の教科書より)。
だから、この方法がADHを無視するというかなりざっくりな仮定をしていることは、知っておいていい。実際、著者も論文の最後に認めている。それでも、膨大な尿データから言えることはたくさんあるはず。著者グループはこれまでもこの方法で論文をたくさん書いている(Cell metab 2013 17 125、Hypertension 2015 66 850)から、仮定を受け入れて読み進めてみよう。つづく。
クマさんがおしっこしないで冬眠できるのも、じん臓が一日に体液の何十倍もろ過してから不要なものを残して再吸収するのも、じん臓の替わりをしてくれる治療があるのも、すごいことです。でも一番のキセキは、こうして腎臓内科をつうじてみなさまとお会いできたこと。その感謝の気持ちをもって、日々の学びを共有できればと思います。投稿・追記など、Xアカウント(@Kiseki_jinzo)でもアナウンスしています。
2017/05/14
2017/05/12
残腎機能で補正したnPCR
透析前HCO3濃度が低い群は、しっかりタンパクを摂っているからMICSになりにくく結局予後がよいのではないか、という米透析施設大手DaVitaコホートをつかった論文(以前にふれた)を2006年にだすなど、いわゆるreverse epidemiologyやMICSについて調べ続けているグループからまた論文がでた(doi:10.2215/CJN.13141216)。
やはり対象はDaVitaのコホート、約3万6000人。以前にふれたタンパク摂取量の指標であるnPCRを、spKt/Vをもちいた透析分だけでなく残腎機能の分(rCLurea)も補正しnPCRdial+renalとした。これとアルブミンの値や死亡率との相関をみたところ、導入時のnPCRdial+renalが高い群(1.0g/kg/d以上)ほどアルブミン3.8g/dl以上を維持する割合が高く、死亡率も低かった。
残腎機能を補正したnPCRdial+renalが高い群は低い群よりもspKt/Vがたかく(1.53にたいして1.66)、残腎機能がおおく(尿素クリアランス2.62に対して4.38ml/min/1.73m2)、タンパク摂取がおおいためかHCO3が低め(22.7に対して23.7mEq/l)でリンやHgbが高めだったが、これらを補正しても上記は有意だった。さらに透析開始6ヵ月後のnPCRdial+renal変化をみると、下がった群で死亡率がたかく上がった群で死亡率は低かった。
きれいな結果だが、あらたな疑問がいろいろでてくる。
残腎機能が残っているほどよい、という考えはCANUSAスタディとも通じる(以前にふれた)。利尿薬を使い続けたり、造影剤やNSAIDsを引き続き避けたほうがよいのだろうか。腎機能が残っているうちに透析したほうがいいのだろうか?KDIGOは透析患者さんに1.2g/kg/dのタンパク摂取を推奨するが、それでいいのか?食べられない人が食べるにはどうすれば?その原因(炎症をふくむ)をみつけて治してあげられれば一番だが…。
栄養のお話は、ほんとうに、これからだ。楽しみでもある。
やはり対象はDaVitaのコホート、約3万6000人。以前にふれたタンパク摂取量の指標であるnPCRを、spKt/Vをもちいた透析分だけでなく残腎機能の分(rCLurea)も補正しnPCRdial+renalとした。これとアルブミンの値や死亡率との相関をみたところ、導入時のnPCRdial+renalが高い群(1.0g/kg/d以上)ほどアルブミン3.8g/dl以上を維持する割合が高く、死亡率も低かった。
残腎機能を補正したnPCRdial+renalが高い群は低い群よりもspKt/Vがたかく(1.53にたいして1.66)、残腎機能がおおく(尿素クリアランス2.62に対して4.38ml/min/1.73m2)、タンパク摂取がおおいためかHCO3が低め(22.7に対して23.7mEq/l)でリンやHgbが高めだったが、これらを補正しても上記は有意だった。さらに透析開始6ヵ月後のnPCRdial+renal変化をみると、下がった群で死亡率がたかく上がった群で死亡率は低かった。
きれいな結果だが、あらたな疑問がいろいろでてくる。
残腎機能が残っているほどよい、という考えはCANUSAスタディとも通じる(以前にふれた)。利尿薬を使い続けたり、造影剤やNSAIDsを引き続き避けたほうがよいのだろうか。腎機能が残っているうちに透析したほうがいいのだろうか?KDIGOは透析患者さんに1.2g/kg/dのタンパク摂取を推奨するが、それでいいのか?食べられない人が食べるにはどうすれば?その原因(炎症をふくむ)をみつけて治してあげられれば一番だが…。
栄養のお話は、ほんとうに、これからだ。楽しみでもある。
2016/10/27
Free water clearance(FWC 自由水クリアランス ), Electrolyte free water clearance(EFWC)
以前にもこのブログに書いてあるが、今回自分の勉強も兼ねて再度書かせていただく。
腎臓でどのくらいfree waterを排出していることを知ることは、低ナトリウム血症の治療予測や高ナトリウム血症の治療計画に有用である。
尿中の全溶質が排出されるのに必要な分時あたりの血漿量を浸透圧クリアランス(Cosm)という。
Cosm(ml/min)=(Uosm×UV)÷Posm となる。
※ Uosm:尿中浸透圧、UV:尿量、Posm:血漿浸透圧である。
FWCを考えるときにわかりやすいのは、尿を溶質の部分と自由水(free water)の部分に分けるとわかりやすい。
つまり尿量と浸透圧クリアランスの差が溶質を含まないFWCになる。
FWC =UV−Cosm
=UV−(Uosm×UV)÷Posm
=UV(1−Uosm/Posm)
となる。
通常は原尿は尿細管で再吸収されて濃縮尿になるため −0.5ml/min以下が正常とされる。
そのため、例えば自由水クリアランスがプラスになれば尿の溶質を等張尿で排泄した時より多くの尿が出ていることになる。
しかし、尿素などは細胞膜を介して自由に移動するし、浸透圧物質は均等には動いてはくれない。そのため、張度の概念を用いてNaとKを主に用いてFWCを表したものがEFWCとなる。そうすれば均一な動きをすると考えられる。
EFWC = UV(1−尿張度/血漿張度)になる。
= UV[1−(UNa+UK)/PNa]
となる。
これにより色々なことがわかってくる。
腎臓は細かな計算が多いが、少しでも理論的に物事を考えられるようになりたい。
腎臓でどのくらいfree waterを排出していることを知ることは、低ナトリウム血症の治療予測や高ナトリウム血症の治療計画に有用である。
尿中の全溶質が排出されるのに必要な分時あたりの血漿量を浸透圧クリアランス(Cosm)という。
Cosm(ml/min)=(Uosm×UV)÷Posm となる。
※ Uosm:尿中浸透圧、UV:尿量、Posm:血漿浸透圧である。
FWCを考えるときにわかりやすいのは、尿を溶質の部分と自由水(free water)の部分に分けるとわかりやすい。
つまり尿量と浸透圧クリアランスの差が溶質を含まないFWCになる。
FWC =UV−Cosm
=UV−(Uosm×UV)÷Posm
=UV(1−Uosm/Posm)
となる。
通常は原尿は尿細管で再吸収されて濃縮尿になるため −0.5ml/min以下が正常とされる。
そのため、例えば自由水クリアランスがプラスになれば尿の溶質を等張尿で排泄した時より多くの尿が出ていることになる。
しかし、尿素などは細胞膜を介して自由に移動するし、浸透圧物質は均等には動いてはくれない。そのため、張度の概念を用いてNaとKを主に用いてFWCを表したものがEFWCとなる。そうすれば均一な動きをすると考えられる。
EFWC = UV(1−尿張度/血漿張度)になる。
= UV[1−(UNa+UK)/PNa]
となる。
これにより色々なことがわかってくる。
腎臓は細かな計算が多いが、少しでも理論的に物事を考えられるようになりたい。
2016/05/19
Revelation
知られているかもしれないが、Cockroft-Gault式のDr. Cockroftは腎臓内科医ではない。喘息を専門にする呼吸器内科医だ。それがなぜ最初のcreatinine clearance式を発見することになった(Nephron 1976 16 31)かというと、1972-73年にモントリオールでレジデントをしていた彼が、二人の同僚とある計画をしたからだ。それは、三人がそれぞれ別々の希望専門科に入り、選択期間に一緒に全員がそれらの科をまわるようにしようというものだ。それで彼は3ヶ月腎臓内科を選択することになり、2つのリサーチプロジェクトにとりかかった。一つ目のケースレポートは頓挫したが、二つ目が前年にDr. Sierback-Nielsenらが発表したクレアチニン・クリアランスノモグラム(Lancet 1971 1 1133)の検証だった。
これは体重の目盛りを振った縦線と年齢の目盛り(性別でちがう)を振った縦線にプロットした二点を定規で結び、その斜線がRという縦線と交わる点とCrの目盛りを振った縦線のプロットを結んだ線を外挿してClearanceの線と交わった値を得るものだ。約500のサンプルを集め、ノモグラムに合わない点をプロットしたグラフを眺め続けていた。
で、1973年2月の寒い土曜日の朝、回診を終えてDr. Gaultと一緒にグラフを見ている時ついに啓示に打たれて(140-年齢)x 体重(kg)/ 72 x Scr(mg/dl)を思いついたそうだ(Current Content 1992 48 8;human side of scienceについて重要論文の著者に1ページのコメントをもらうCitation Classicsに掲載)。ところでこのサンプルはすべて男性(Queen Mary's Veteran's Hospitalのサンプルだったと思われる)で、女性係数は(1976年の原本がないからわからないがおそらく)あとで付けられた。体重を入れているので発表から40年経った薬理学などでいまでも用いられている。
その後CKDの評価にはMDRD(オリジナルスタディはNEJM 1994 330 877でGFRには[125I]iothalamateを用いているが、そのデータを用いてCrからの計算式を作ったのがAnn Int Med 1999 130 461)、これは本来6変数だったが簡便な年齢・性別・人種・Crの4変数の方がよく使われる。そのあとそれを叩き台にCKD-EPI(Cr、C-statin、combined)がでた(NEJM 2012 367 20)。日本は独自の人種係数をつかったMDRDを使っていた時期もあるがいまは独自の式を使っている。194 x Scr^-1.094 x age^-0.287(女性は x 0.739)。
それにしても選択期間中のプロジェクトが歴史に残る結果になることもあるのだから、選択期間は大事だなと思う。まあ選択期間じゃなくても、胸水のLight criteriaも1968-69年にJohns HopkinsでインターンをしていたDr. Lightが延々と胸腔穿刺をしていた時期に「これ意味あんのか?」と疑問を感じ、当時測られ始めたLDHやガス分析などを使って小さなプロジェクトをしようと思いたって、病院から小さなグラントを取って調べたのが始まりなことはあまりにも有名だ。彼らが天才なのか、環境が良いのか、両方なのか、あるいは「ちょっとしたこと」なのか。
これは体重の目盛りを振った縦線と年齢の目盛り(性別でちがう)を振った縦線にプロットした二点を定規で結び、その斜線がRという縦線と交わる点とCrの目盛りを振った縦線のプロットを結んだ線を外挿してClearanceの線と交わった値を得るものだ。約500のサンプルを集め、ノモグラムに合わない点をプロットしたグラフを眺め続けていた。
で、1973年2月の寒い土曜日の朝、回診を終えてDr. Gaultと一緒にグラフを見ている時ついに啓示に打たれて(140-年齢)x 体重(kg)/ 72 x Scr(mg/dl)を思いついたそうだ(Current Content 1992 48 8;human side of scienceについて重要論文の著者に1ページのコメントをもらうCitation Classicsに掲載)。ところでこのサンプルはすべて男性(Queen Mary's Veteran's Hospitalのサンプルだったと思われる)で、女性係数は(1976年の原本がないからわからないがおそらく)あとで付けられた。体重を入れているので発表から40年経った薬理学などでいまでも用いられている。
その後CKDの評価にはMDRD(オリジナルスタディはNEJM 1994 330 877でGFRには[125I]iothalamateを用いているが、そのデータを用いてCrからの計算式を作ったのがAnn Int Med 1999 130 461)、これは本来6変数だったが簡便な年齢・性別・人種・Crの4変数の方がよく使われる。そのあとそれを叩き台にCKD-EPI(Cr、C-statin、combined)がでた(NEJM 2012 367 20)。日本は独自の人種係数をつかったMDRDを使っていた時期もあるがいまは独自の式を使っている。194 x Scr^-1.094 x age^-0.287(女性は x 0.739)。
それにしても選択期間中のプロジェクトが歴史に残る結果になることもあるのだから、選択期間は大事だなと思う。まあ選択期間じゃなくても、胸水のLight criteriaも1968-69年にJohns HopkinsでインターンをしていたDr. Lightが延々と胸腔穿刺をしていた時期に「これ意味あんのか?」と疑問を感じ、当時測られ始めたLDHやガス分析などを使って小さなプロジェクトをしようと思いたって、病院から小さなグラントを取って調べたのが始まりなことはあまりにも有名だ。彼らが天才なのか、環境が良いのか、両方なのか、あるいは「ちょっとしたこと」なのか。
2015/05/20
蓄尿不全
24時間蓄尿検査が外来で出来れば、透析が必要かどうかボーダーラインな腎機能の患者さんに蓄尿ボトル(下図)を渡して24時間クレアチニンクリアランス(または尿素クリアランス)を測ることもできるし、尿路結石の患者さんにボトルを渡して24時間あたりの尿量・尿Na・尿K・尿Ca・尿Mg・尿P・尿シュウ酸・尿クエン酸などを定量して予防の計画を立てることも出来る。
またFanconi症候群など尿細管での再吸収障害(による腎性喪失)を疑った時にも同様に尿Ca・尿P・尿尿酸・尿糖・尿アミノ酸などを定量することができる。患者さんには「朝一番の尿の次から採尿を始めて、翌朝一番の尿まで採ってください」と指導していた。
しかし、24時間蓄尿検査を入院しないと出来ないと言われると、スポット尿で勝負するしかない。その方法は大きくふたつあり、ひとつは尿量を推定して掛け算すること(例えば尿Na濃度が150mEq/lだったら尿量1.5L/dayと仮定して225mEq/day、つまり約13g/dの食塩摂取が示唆される)。だが、尿量の推定なんてできないからアバウトな感じになる。
もうひとつはクレアチニンで割ることだ。これも24時間蓄尿には劣るが、尿Ca/尿Cr>250mg/gで高い、FECa<1%で低い(FHH;familial hypocalciuric hypercalcemiaなどで)、FEリン>5%で高い、FE尿酸>10%で高い、などネットとか色々調べて解釈している。
[2019年1月追記]24時間蓄尿してクレアチニン・クリアランスを求める方法をおさらい(ここにもあるが、順に導出してみる)。クリアランスのU(尿濃度)×V(尿量)/P(血中濃度)でよいのだが、単位をあわせるのが少し手間かもしれない。
1日クレアチニン排泄量(さっきのU×V)は「mg/日」、血中濃度は「mg/dl」で、そのまま割ると「dl/日」になる。ふつうクリアランスは「ml/分」なので、「dl/日」は「100ml/1440分」。
100/1440の0.069(約7%)を掛けるもよし、100/1440は1/14.4だから14.4で割るもよし。たとえば一日クレアチニン排泄量が1000mgで血中クレアチニンが1mg/dlならクリアランスは1000dl/日なので、(掛けても割っても)70ml/min程度になる。
でもまあ、1日あたりのクリアランスを考えるのにも意義はあって、たとえば上記なら1日に100リットルの血液をろ過していることになる。つまり99%がた再吸収しているわけで、すごい仕組みを発達させたものだなと思う(このブログの冒頭にも書いている通りだ)。
なお、Cockroft-Gault、MDRD、CKD-EPIなどについてはこちらも参照されたい。
またFanconi症候群など尿細管での再吸収障害(による腎性喪失)を疑った時にも同様に尿Ca・尿P・尿尿酸・尿糖・尿アミノ酸などを定量することができる。患者さんには「朝一番の尿の次から採尿を始めて、翌朝一番の尿まで採ってください」と指導していた。
しかし、24時間蓄尿検査を入院しないと出来ないと言われると、スポット尿で勝負するしかない。その方法は大きくふたつあり、ひとつは尿量を推定して掛け算すること(例えば尿Na濃度が150mEq/lだったら尿量1.5L/dayと仮定して225mEq/day、つまり約13g/dの食塩摂取が示唆される)。だが、尿量の推定なんてできないからアバウトな感じになる。
もうひとつはクレアチニンで割ることだ。これも24時間蓄尿には劣るが、尿Ca/尿Cr>250mg/gで高い、FECa<1%で低い(FHH;familial hypocalciuric hypercalcemiaなどで)、FEリン>5%で高い、FE尿酸>10%で高い、などネットとか色々調べて解釈している。
[2019年1月追記]24時間蓄尿してクレアチニン・クリアランスを求める方法をおさらい(ここにもあるが、順に導出してみる)。クリアランスのU(尿濃度)×V(尿量)/P(血中濃度)でよいのだが、単位をあわせるのが少し手間かもしれない。
1日クレアチニン排泄量(さっきのU×V)は「mg/日」、血中濃度は「mg/dl」で、そのまま割ると「dl/日」になる。ふつうクリアランスは「ml/分」なので、「dl/日」は「100ml/1440分」。
100/1440の0.069(約7%)を掛けるもよし、100/1440は1/14.4だから14.4で割るもよし。たとえば一日クレアチニン排泄量が1000mgで血中クレアチニンが1mg/dlならクリアランスは1000dl/日なので、(掛けても割っても)70ml/min程度になる。
でもまあ、1日あたりのクリアランスを考えるのにも意義はあって、たとえば上記なら1日に100リットルの血液をろ過していることになる。つまり99%がた再吸収しているわけで、すごい仕組みを発達させたものだなと思う(このブログの冒頭にも書いている通りだ)。
なお、Cockroft-Gault、MDRD、CKD-EPIなどについてはこちらも参照されたい。
2011/09/04
Free water clearance
高ナトリウム血症の患者さんでは、体内にfree water deficitがあるのはもちろんのこと、尿や不感蒸泄により体内からfree waterを喪失している。不感蒸泄は「不感」という位だからどんぶり勘定でしか測れないが、尿中のfree waterはfree water clearanceという計算式で算定することができる。
腎臓がピュアに血漿浸透圧と同じ尿(等調尿)を排出している時には、尿中に自由水は存在しない。希釈尿を排出しているときは、尿中の全ての溶質を等調尿で排出したらどれだけになるかという尿量(※)と、残りの自由水という風に分けて考えることができる。
まず※について考えよう。尿中の全ての溶質は、尿量×尿中浸透圧濃度で求めることができる。これを等調尿で排出した場合の尿量は、尿量×尿中浸透圧濃度/血中浸透圧で求められる。これは実はV×Uosm/Posm、クリアランスの式に他ならない。実際こうして求めた※のことをosmolal clearance(Cosm)という。
これをあてはめると、自由水は、尿量-(マイナス)Cosmとなる。これは自由水クリアランスというが、この名前は私には紛らわしい。この時のクリアランスは「一日にどれだけの自由水が体内から排泄されたか」という意味であり「物質Xが単位時間にどれだけの血液から除かれたか」という定義とは違う気がする。なお実際の計算には、尿中浸透圧を構成する電解質成分だけを考える(尿素や糖は考えない)ので、Uosm は尿Na+尿K、Posmは血中Na×2を当てはめる。
腎臓がピュアに血漿浸透圧と同じ尿(等調尿)を排出している時には、尿中に自由水は存在しない。希釈尿を排出しているときは、尿中の全ての溶質を等調尿で排出したらどれだけになるかという尿量(※)と、残りの自由水という風に分けて考えることができる。
まず※について考えよう。尿中の全ての溶質は、尿量×尿中浸透圧濃度で求めることができる。これを等調尿で排出した場合の尿量は、尿量×尿中浸透圧濃度/血中浸透圧で求められる。これは実はV×Uosm/Posm、クリアランスの式に他ならない。実際こうして求めた※のことをosmolal clearance(Cosm)という。
これをあてはめると、自由水は、尿量-(マイナス)Cosmとなる。これは自由水クリアランスというが、この名前は私には紛らわしい。この時のクリアランスは「一日にどれだけの自由水が体内から排泄されたか」という意味であり「物質Xが単位時間にどれだけの血液から除かれたか」という定義とは違う気がする。なお実際の計算には、尿中浸透圧を構成する電解質成分だけを考える(尿素や糖は考えない)ので、Uosm は尿Na+尿K、Posmは血中Na×2を当てはめる。
登録:
投稿 (Atom)